زخم دیابتی یکی از مشکلات بیماران مبتلا به دیابت است که در اثر افزایش گلوکز خون به وجود میآید. این بیماری متابولیک است و در تمام دنیا افراد زیادی به آن مبتلا هستند. اگر شما نیز مبتلا به قند شده اید و از ایجاد زخم دیابتی رنج میبرید، شما را به مطالعه ادامه این مطالب دعوت میکنیم:
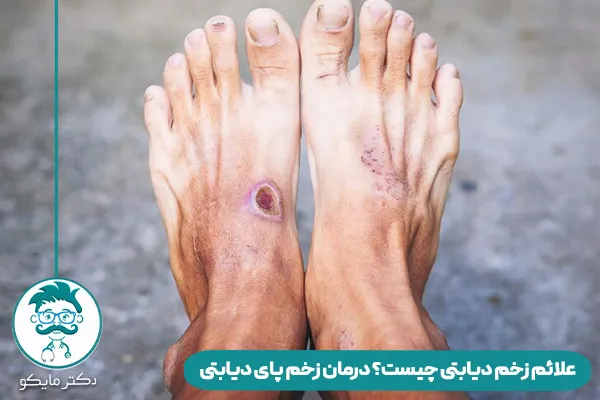
زخم دیابتی چگونه است؟
زخم دیابت در نتیجه تجزیه و ظاهر شدن لایههای زیرین پوست به وجود میآید. زخمهای دیابتی میتوانند در تمام قسمتهای بدن ایجاد شوند. این زخمها اغلب در سینه، پا و زیر شست پا به وجود میآیند. زخمهای دیابتی میتوانند به قدری عمیق شوند که تا استخوانهای پا را تحت تاثیر قرار دهند.
زخم پای دیابتی مانند هر زخم طبیعی آغاز میشود. این زخم ممکن است، به صورت آسیب جزئی، تاول، خراش یا برش باشد. این مدل زخم برخلاف زخمهای طبیعی به آسانی بهبود نمییابد. دلیل ایجاد آن هم آسیب عصبی و گردش خون ضعیف است.
اگر مطمئن نیستید که در خطر دیابت و در نهایت زخم های دیابتی هستید یا نه، انجام دادن تست غربالگری دکترمایکو را به شما پیشنهاد میدهیم. در این تست که کمتر از چند دقیقه وقت شما را می گیرد چند سوال از شما پرسیده می شود و شما گزینه ی درست را انتخاب می کنید. پس از تحلیل جواب های شما احتمال درصد دیابت، نتیجه با توجه به علائم و آزمایش های شما (اگر آزمایشی انجام داده باشید)، عوامل مثبت، عوامل منفی و توصیه هایی به شما نمایش داده می شود.
خبر خوب این است که تحلیل اولین فرم غربالگری که پر کنید برای شما کاملا رایگان است. کد تخفیف 100 درصدی اولین غربالگری: first_screening
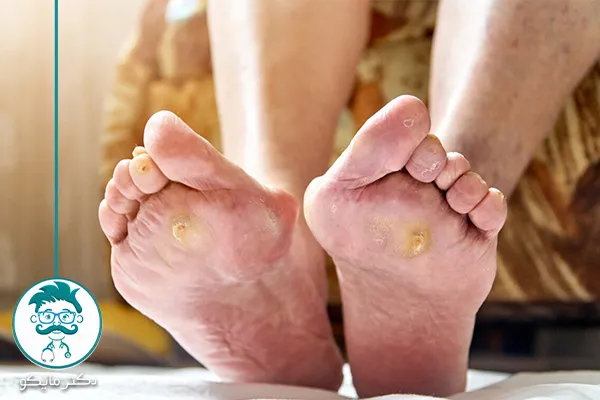
عکس انواع زخم دیابتی
زخم دیابتی به جای بهبود، عفونت میکند. عفونت ایجاد شده در لایههای عمیق پوست گسترش مییابد. در نهایت زخمهای دیابتی سبب ایجاد عفونت استخوان، آبسه و عواقب شدید دیگر میشوند. شما میتوانید جهت آشنایی بیشتر با این زخمهای آزاردهنده، عکس انواع آنها را مشاهده کنید.
علائم زخم دیابتی
نخستین علائم زخم دیابتی، سوزش، ورم غیرطبیعی، ترشح، بوی بد و قرمزی است. بافتهای تیره که اطراف زخم به دلیل خون رسانی ضعیف در آن بخش ایجاد میشوند، از علائم قابل مشاهده زخم پای دیابتی هستند. بافتهای سیاه نشان دهنده مرگ بافت یاختهای اطراف زخم دیابتی به علت عفونت است. در این حالت بیحسی، درد و بوی نامطبوع میتواند وجود داشته باشد.
علائم زخم دیابتی همیشه هم قابل رویت نیست. زخم دیابتی تا زمانی که عفونت ایجاد نشود، دیده نمیشود. توصیه میشود، هنگام مشاهده هرگونه درد، تغییر رنگ به ویژه در پا و اطراف پینهها، مشکل پوستی به پزشک مراجعه کنید.

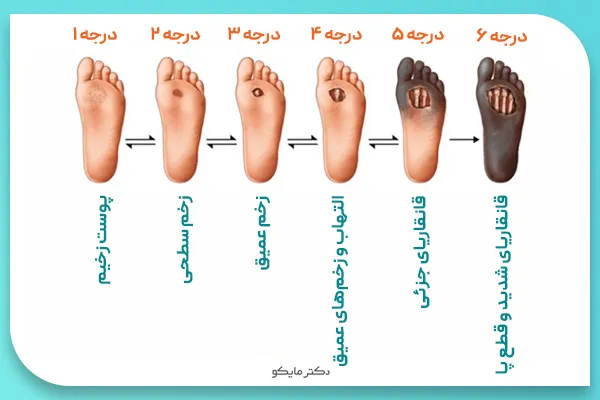
مراحل اولیه زخم پای دیابتی
سیستم واگنر یکی از رایجترین دسته بندیهای مراحل زخم پای دیابتی یا قند خون است. این سیستم شامل 6 مرحله زیر است:
- در این مرحله افراد مبتلا به دیابت دارای پاها و پوست طبیعی هستند و هیچ زخم یا نشانه عمدهای رویت نمیشود.
- در این مرحله ایجاد زخم سطحی یا جزئی و ضخیم شدن پوست و یک یا چند عامل خطر مشاهده میشود.
- در این مرحله زخم پای دیابتی اغلب در انگشتان پا، کنارههای پا و سطح کف پا زخم ایجاد شده است.
- در این مرحله التهاب و زخمهای عمیق در استخوان دیده میشود.
- در این مرحله بیمار دچار مرگ بخشی از بافتهای پا و قانقاریای جزئی میشود.
- در نهایت قانقاریا در تمام قسمتهای پا رویت میشود و باید پا قطع شود.
نحوه شستشو و پانسمان زخم دیابتی
درحال حاضر انواع گوناگونی از محلولهای پاکسازی و ضدعفونیکننده وجود دارند. سالین نرمال نمونهای از محلولهای ضدعفونیکننده برای شستشوی زخم دیابتی است. با قراردادن این محلولها روی زخم میتوانید، رشد باکتری در آن قسمت را متوقف کنید. نخست باید محلول ضدعفونیکننده را توسط سواب روی زخم دیابتی قرار دهید.
شما میتوانید محلول را درون لگن یا سطلی بریزید و پاها را در آن قرار دهید و زخم را به صورت کامل بشویید. در مرحله بعد میتوان پمادهای موجود را نیز جهت درمان زخم دیابتی روی زخم کشید و آن را با استفاده از پانسمان پوشاند. نکته قابل توجه این است که باید قبل از انجام شستشو و پانسمان زخم دیابتی، دستها را به طور کامل بشویید و خشک کنید.
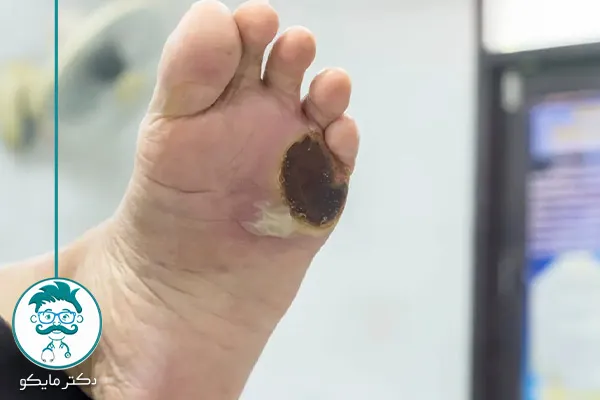
زخم دیابتی انگشت دست
همان طورکه گفته شد زخمهای دیابتی میتوانند درتمام قسمتهای بدن ایجاد شوند. زخم دیابتی انگشت دست از نظر نحوه درمان، علائم و علل ایجاد آن، مانند زخمهای ایجاد شده در پاها است. دیابت یک بیماری مزمن است و باید فورا برای درمان آن اقدام کنید. مزمن بودن این بیماری باعث میشود تا زخمهای ناشی از آن سختتر و دیرتر بهبود یابند. توصیه میکنیم هیچ نوع زخم پوستی، هرچند که کوچک و سطحی باشد را نادیده نگیرید.
سیاه شدن پای دیابتی
زخم پای دیابتی سه نوع است: زخم ایسکمیک، زخم عصبی ایسکمیک و زخم نوروپاتیک. هر یک از این زخمها ممکن است، منجر به سیاه شدن یا نکروز پای دیابتی شوند. در واقع بیحسی پاها و آسیب دیدگی عصبی میتواند موجب شود تا بیمار درد ناشی از زخمها را متوجه نشود و بیماری به مرحلهای خطرناک برسد.
عدم درمان زخمها منجر به سیاه و عفونی شدن پاها میشوند. خطر ابتلا به سیاه شدن پا در بیماران دیابتی به درجه ی زخم بستگی دارد. هر چقدر درجه زخم پای دیابتی بیشتر باشد، خطر سیاه شدن و عفونت پا نیز بیشتر خواهد بود.
راههای درمان زخم پای دیابتی
درمان زخم پای دیابتی برای پزشکان و بیماران اهمیت بالایی دارد. این زخمها میتوانند، جان و سلامتی بیماران دیابتی را تهدید کند. راهکارها و روشهای غیردارویی و دارویی وجود دارند که در این بخش به معرفی آنها میپردازیم.
- پانسمانهای جدید
- اوزون تراپی درآب
- ماگوت تراپی
- لایت تراپی
- لیچ تراپی
- وکیوم تراپی
- پی آر پی
امروزه با پیشرفتهای پزشکی علاوه بر درمان دارویی راهکارهای درمانی گوناگون دیگری نیز برای درمان زخم پای دیابتی وجود دارند. یکی از این روش ها که نتیجه ی موثری در بهبود زخم دیابتی داشته است اکسیژن درمانی است که با همراهی دکتر مایکو هم می توانید در مورد دستگاه آن یعنی هایپرباریک اطلاعات کسب کنید و هم نوبت خود را برای اکسیژن درمانی ثبت کنید. در بخش های بعدی دوباره به سراغ این روش می رویم.

درمان زخم دیابتی در منزل
درمان و پانسمان زخم دیابتی در منزل بسیار حساس است. افراد مبتلا به دیابت ممکن است، دچار زخمهای غیرعادی باشند که متفاوت از زخمهای معمولی هستند. این نوع زخم بیشتر روی پاشنهها و پاها ایجاد میشود. زخم دیابت اگر به درستی درمان نشود، ممکن است به عفونتهای جدی حتی بیماریهای خطرناک منجر شود. اما برخی از راهکارهای درمانی در منزل هستند که در بهبودی سریع زخم پای دیابتی موثرند:
- تغذیه سالم
- مراقبت محیطی
- استفاده از محافظ زخم
- تغییر بانداژ
- پانسمان زخم
- شستشو با محلولهای ضدعفونی کننده
بهترین پماد برای زخم پای دیابتی
پماد آلفا یکی از بهترین پمادها برای زخم پای دیابتی است. این پماد کاملا گیاهی، طبیعی و فاقد مواد شیمیایی است. نام اختصاصی پماد آلفا فاندرمول است. برخی از مواد تشکیل دهنده پماد آلفا ماده لاوسون، عصاره ریزوم گیاه زردچوبه، ویتامین C، ویتامین E، عصاره برگ گیاه حنا و… هستند. پماد آلفا یک ترمیمکننده بسیارعالی و قوی برای درمان انواع زخمها وآسیبهای پوستی مانند زخم دیابتی است. این پماد باعث میشود زخم پای دیابتی به طور کاملا طبیعی بازسازی شده و التهابهای ناشی از زخم به کمترین مقدار برسد. پماد آلفا نسبت به سایر پمادها دارای قیمت مناسب و تاثیرپذیری بیشتری است.
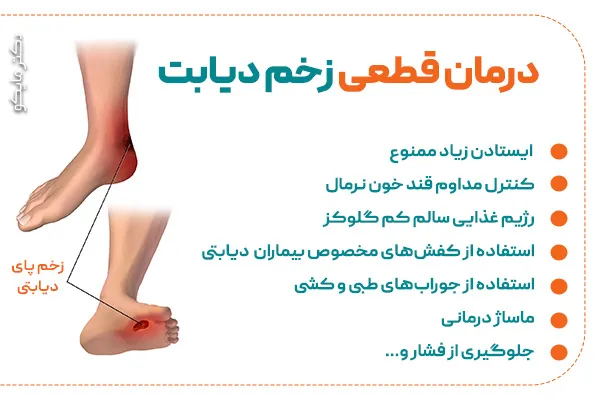
درمان قطعی زخم پای دیابتی
در برخی از بیماران که پرهیز نمیکنند، به مرور گلوکز خون بالا میرود و قابل کنترل نخواهد بود. این عامل باعث به وجود آمدن زخم های دیابتی میشود. اگر به زخم دیابتی مبتلا هستید، باید قبل از هرعملی به یک پزشک متخصص مراجعه کنید؛ زیرا تنها درمان قطعی زخم پای دیابتی، تشخیص پزشک است. بهتر است اقدامات زیر را جهت بهبود زخم دیابت و درمان آنها انجام دهید:
- ایستادن زیاد ممنوع
- کنترل مداوم قند خون نرمال
- رژیم غذایی سالم کم گلوکز
- استفاده از کفشهای مخصوص بیماران مبتلا به دیابت
- استفاده از جورابهای طبی و کشی
- ماساژ درمانی
- جلوگیری از فشار و…
تجویز آنتی بیوتیک، مراجعه به ارتوپد، مراجعه به مراکز مراقبت از زخمهای دیابتی، جراحی زخم پای دیابتی، از درمان قطعی زخم پای دیابتی با پزشک و دارو است. درمان قطعی زخم دیابتی با روغن زیتون، عسل، آلوئه ورا، زردچوبه، یک قاشق آب گیاه از روشهای درمان در منزل هستند.
درمان زخم پای دیابتی با اکسیژن درمانی
درمان زخم پای دیابتی با اکسیژن پرفشار یکی از درمانهای مهم در بهبود زخمهای مزمن است. تامین افزایش اکسیژن در بافتها و خون (اکسیژناسیون) مکانیسم اصلی عمل اکسیژن درمانی را تشکیل میدهد. اکسیژن به مقدار کافی در محفظه بافت همبند رگهای اطراف زخم فراهم میشود. التیام زخم باقی مانده نیز در مرحله التهابی دوباره آغاز میشود.
اکسیژن درمانی ویژه زخمهای هیپوکسیک، ایسکمیک و زخمهای عفونی پا است. باتوجه به وضعیت زخم باید به طور متوسط 20 تا 30 جلسه از روش اکسیژن درمانی کمک گرفت. در واقع توصیه میکنیم در طول روز 1 جلسه و در طول هفته هم 5 جلسه استفاده شود. در این روش درمان، فرد مبتلا به دیابت در یک فضای بسته و در معرض اکسیژن 100 درصد خالص و در فشاری بالاتر از فشار دریا قرار میگیرد. بیمار به صورت متناوب اکسیژن خالص را استنشاق میکند که این عمل باعث افزایش سطوح اکسیژن بافت میشود و بهبود زخم را افزایش میدهد.

مدت زمان درمان زخم پای دیابتی
مدت زمانی که برای بهبود زخم پای دیابتی نیاز است، به عوامل مختلفی مانند درجه زخم، سن، تغذیه، فشار خون و… بستگی دارد. مدت زمان بهبود زخم از شخصی به شخص دیگر متفاوت بوده و نمیتوان به طور دقیق آن را بیان کرد. حتی میتواند ماهها یا حتی سالها طول بکشد. اما نباید ناامید شوید، زیرا انجام اقدامات زیر در تعیین مدت زمان بهبود زخمهای دیابتی نقش مهمی دارند:
- مراقبت ها
- شستشو با محلولهای ضدعفونی کننده
- برداشت بافتهای مرده اطراف زخم
- استفاده از پانسمان های نوین و پیشرفته
- پیشگیری یا درمان عفونت
قطع پای دیابتی
یکی از تلخترین بخشهای بیماری دیابت، قطع عضو است. از میان افراد مبتلا تنها درصد کمی با قطع عضو مواجه میشوند. کاهش گردش خون و آسیب عصبی از مهمترین عوارض بیماری قند خون بالا هستند. این عوارض سبب بروز زخمهای پوستی مخصوصا روی پاها میشوند. اگر این زخمها به موقع درمان و مدیریت نشوند، نیاز است، فرد برای قطع عضو تحت عمل جراحی قرار بگیرد.
به طور معمول 60 تا 80 درصد زخمهای پا بهبود مییابند. تنها 10 تا 15 درصد زخمهای پا فعال باقی میمانند. قطع عضو یکی از شایعترین عوارض قند است و احتمال قطع پا در افراد دارای قند بیشتر از سایر افراد است. طبق آمارها در هر30 ثانیه یک عضو به دلیل دیابت قطع میشود. امروزه بر اساس تحقیقات انجام شده با رعایت مراقبتهای پزشکی میتوان جلوی نیمی از قطع اندامها را گرفت.
حرف آخر
شنیدن نام زخم دیابتی باعث نگرانی و اضطراب است. اما اگر به پزشک متخصص مراجعه کنید و تمام تلاش خود را برای بهبودی انجام دهید، مطمئن باشید سلامتی خود را به دست خواهید آورد. پس اگر هرگونه زخم مشکوک روی بدنتان مشاهده کردید و یا پزشک تشخیص ابتلا به دیابت را داده است، امیدوار باشید و کلیه توصیههای پزشک خود را عملی کنید.
«اگر شما هم از زخم دیابتی دست یا پا رنج می برید و راه هایی را برای درمان یا کنترل آن سراغ دارید تجربیات خود را در قسمت نظرات با خوانندگان دیگر به اشتراک بگذارید.»
منابع:



2 دیدگاه
کفش های مخصوص بیماران دیابتی رو از کجا میش تهیه کرد ؟
در اینترنت سرچ کنید (کفش دیابتی) و فروشگاه هایی که این نوع کفش را دارند به شما نمایش داده میشود.